(令和6年6月~8月実施)
※ アンケート調査集計結果①~③につきましては,京都医報6月1日号,7月1日号,8月1日号にそれぞれ掲載しております。
■ 2024 年
■ 2016 年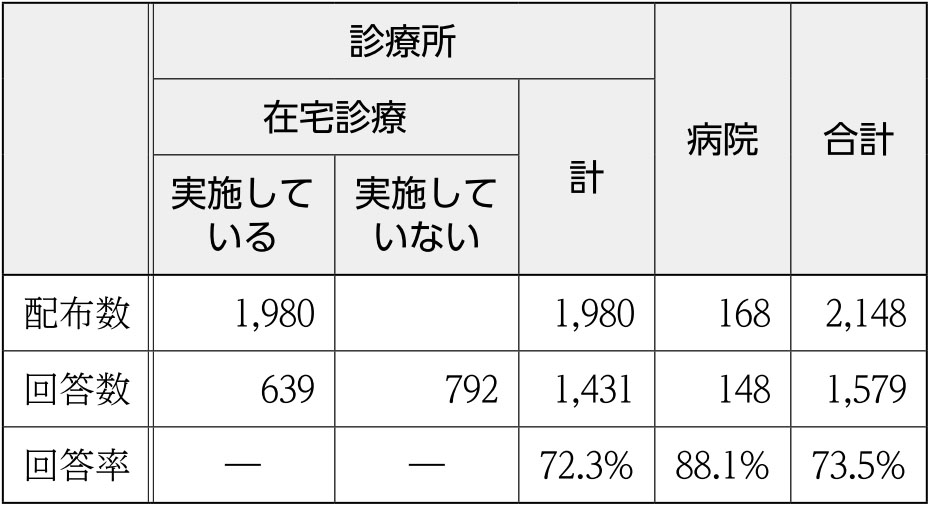
(1) 現在在宅医療を実施している診療所
-
① 患者数増減の理由や,その他5年後の見通しなど 自由記載のまとめ
(P.16)
-
② 5年後に患者数が増加する,または変わらないと回答した医師の自由記載紹介
(P.16)
-
③ 5年後に患者数が減少すると回答した医師の自由記載紹介
(P.17)
(2) 現在,在宅医療を実施していない診療所
-
① 在宅医療を実施しない,未定の理由 自由記載のまとめ
(P.18)
-
② 自由記載紹介
(P.18)
-
③ 今後どういった状況が整えば在宅医療を実施することが可能となるか 自由記載まとめ
(P.19)
-
④ 自由記載紹介
(P.19)
(3) 病院
-
① 増減の理由や,その他5年後の見通しなど 自由記載のまとめ
(P.20)
-
② 自由記載紹介
(P.20)
Ⅳ.自由記載
(1) 現在,在宅医療を実施している診療所
① 患者数増減の理由や,その他5年後の見通しなど 自由記載のまとめ
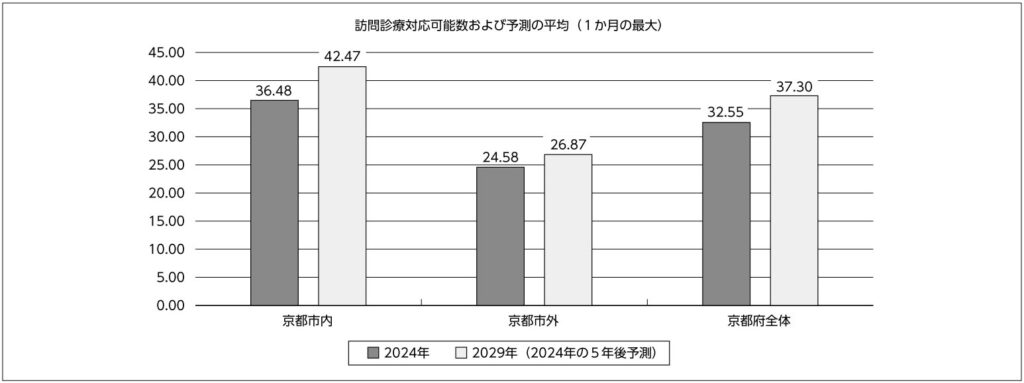 ※京都医報7/1号アンケート調査結果②より再掲
※京都医報7/1号アンケート調査結果②より再掲
5年後の患者数が増加すると回答した医師の記載には,訪問診療の拡充に向けた意見が多く挙げられている。具体的には「非常勤医師の増員によって対応可能」,「今後医師を雇用して拡充したい」などの意見が多く挙げられ,他には「外来診療の縮小に伴い,在宅患者へリソースを振り分ける」,「通信機器導入で効率化すれば対応件数を増やせる」,「法人連携で役割を強化したい」といった記載があった。
また,「地域ニーズに応えたい」,「患者の高齢化に合わせて柔軟に対応したい」とする前向きな姿勢も複数見られた。
一方,減少すると回答した医師の自由記載では,体力面・制度面・支援体制の限界を挙げたものが多くみられた。「70歳を超えて診療を維持するのは難しい」,「休日や夜間の対応が負担」,「看護師や事務職員が確保できず拡張は不可能」といった声が多く,個人の限界に基づく診療縮小が顕著である。後継者不在にともなう閉院予測や,「5年後にはやめている可能性がある」とする記述も散見された。
また,制度に対する不満として「診療報酬の加算条件が複雑すぎる」,「労力の割に利益が出ない」,「医療費抑制政策が継続するなら存続できない」等の記載があった。
さらに,「地域として対象患者が減っている」,「施設への入所が進み在宅診療が不要になりつつある」といった意見も都市部以外からの地区からは多く寄せられた。
② 5年後の患者数が増加する,または変わらないと回答した医師の自由記載紹介
- 在宅の需要は増えると思われるため,受け入れ可能な範囲で対応していきたい。(京都・乙訓,40 歳代)
- 通信機器導入が進めば可能(セキュリティー重視)。(京都・乙訓,40 歳代)
- 外来患者が減少し,その分のリソースを在宅医療に振り分けられる可能性。(京都・乙訓,50 歳代)
- 京田辺市内での往診のニーズが高まっており,往診担当医師を雇用して増やしていく必要がある。(山城北,50 歳代)
- 通院困難者が増え,往診依頼が増加している。自身の体力がある限り依頼に応える気持ちはある。(京都・乙訓,60 歳代)
- 法人内病院との連携でさらに連携を強めたい。(京都・乙訓,60 歳代)
- 70 歳くらいまでは現在のペースで訪問診療が行えると考えているが,夏期・冬期の臨時往診が増えてくると少し減らすかもしれない。(京都・乙訓,60 歳代)
③ 5年後の患者数が減少すると回答した医師の自由記載紹介
- 1人の医師で 24 時間 365 日対応は困難。(京都・乙訓,50 歳代)
- 夏休み,正月など休暇中の代理を頼める先がなく困る。自身が高齢になり,余暇を楽しんだりリフレッシュしたい気持ちが強くなっている。(京都・乙訓,70 歳代)
- 最近開設の施設の多くは入所後の担当医,担当薬局を指定する。長年診てきた患者が希望したとしても入所の条件で担当医を指定される。(京都・乙訓,70 歳代)
- 高齢で数年後に閉院予定。(山城南,70 歳代)
- 体力的な限界を心配。(山城北,70 歳代)
- 当地域は人口減少に直面しており診療所の維持が困難になっており5年後の見通しは考えることができない。(山城南,80 歳代)
- 自院の看護師の不足。(丹後,60 歳代)
- 自院のかかりつけ患者は訪問診療からできれば看取りまで行いたいと考えており,それができなくなったら,やめようと思っている。(京都・乙訓,60 歳代)
- 独居,老夫婦世帯が多数を占める地域のため,高齢者施設の充実もあり在宅医療の対象となる患者が著減する見込み。(中丹,70 歳代)
- 学校医や乳幼児健診,産業医,障がい者施設や特養管理医師など幅広い分野の業務を行っており,在宅医療に費やせる時間や労力を増やすことは不可能。(京都・乙訓,80 歳代)
- 訪問診療の需要が見込まれることから,複数医師在籍の単独型強化型在支診が増加するのではと思う。在宅医療において,月1回の訪問で十分対応可能な患者は月1回にする等,必要最低限の医療提供で,診療報酬単価を維持できるような制度改革が必要と感じている。(京都・乙訓,40 歳代)
(2) 現在,在宅医療を実施していない診療所
① 在宅医療を実施しない,未定の理由 自由記載のまとめ
回答者数= 217 名
在宅医療を実施しない主な理由は,人的・時間的資源の不足であることがわかる。一人で診療を行っている医師や,外来診療に多くの時間を費やしているケースが多く,在宅対応に割ける余裕がない。また,看護師や事務スタッフなどの人材確保が困難であることも,実施しない要因の一つである。都市部以外からの地区では,そういったマンパワー不足という理由が大半を占めていた。
加えて,高齢化にともなう体力的限界も課題である。特に70代以上の医師においては,今後の継続的な対応に不安があるとする声が目立っている。
眼科,耳鼻咽喉科,皮膚科,整形外科などの専門分野では,在宅医療への対応が難しいとの意見が多かった。また産婦人科からは患者や家族からのニーズが少ないとの意見が多く寄せられた。
一方で,在宅医療の実施を「未定」とする医療機関は,今後の体制整備を必要としている。人材の確保や診療時間の調整が可能となれば,実施を検討したいとの意向が示されている。
② 自由記載紹介
- 眼科,耳鼻科などはどのようなスタンスを取ったら良いのかわからない。(京都・乙訓,60 歳代,眼科)
- 一般診療,内視鏡検査で診療時間が埋まっている。(京都・乙訓,50 歳代,消化器内科)
- 在宅医療を要する方は内科,整形疾患が多く,泌尿器科で在宅を要する方は訪問でなく往診で行っている。(京都・乙訓,70 歳代,泌尿器科)
- 在宅医療が必要な場合は,近隣に多数ある在宅医療実施診療所(最近在宅医療専門の診療所も開院した)に紹介している。(京都・乙訓,70 歳代,内科)
- 産科医療を行っており在宅に割ける時間がない。(京都・乙訓,60 歳代,産婦人科)
- 診療体制の再構築と職員の増員等に対し億劫に感じる。(京都・乙訓,60 歳代,整形外科)
- 以前は小児在宅医療をしていたが,その依頼が無い。レセプト計算も面倒になっているようなので,手を出しにくい。(京都・乙訓,70 歳代,小児科)
- 小児科での在宅医療は検討していない,近隣に推進している施設があるため。(京都・乙訓,30 歳代,小児科)
- 耳鼻咽喉科なので器具がないと十分検査・処置ができない,検査・処置器械は高価で,ニーズに対しコストパフォーマンスが悪いと感じるため。(京都・乙訓 60 歳代,耳鼻咽喉科)
- 現在,通常診療と予防接種のみで,朝から夜までノンストップで診療している状況であり,在宅医療に取組む時間がないため。(京都・乙訓,50 歳代,小児科)
- 外来診療および市の健診業務,学校医,園医の業務で多忙であるため。(京都・乙訓,60 歳代,小児科)
- 主に児童精神科を専門として診療しているため,現時点では在宅医療のニーズがあまりないため。(山城北,40 歳代,児童精神科)
③ 今後どういった状況が整えば在宅医療を実施することが可能となるか,自由記載のまとめ
回答者数= 186 名
多くの診療所にて,現時点では在宅医療の実施は困難であるが,条件が整えば実施可能であるとの意見が見られた。たとえば,「医師や看護師の増員があれば」,「地域で在宅医療の需要が高まれば」,「診療報酬制度の見直しが行われれば」等の要件が満たされることで,実施に前向きになるとの意見が多数寄せられている。
一方で,「高齢のため体力的に困難」,「専門分野が在宅医療に適していない」,「施設の方針として実施予定がない」など,現状では実施が難しいとする理由も存在する。
また,医療器具の整備や事務手続きの簡素化,後継者の育成など,制度面・将来的な展望に関する支援が必要であるとする声も確認された。
総じて,在宅医療の実施は一医療機関のみで完結するものではなく,地域医療として連携,人的・物理的資源の充足,制度的な支援が揃うことによって初めて現実的な選択肢となる,ということが自由記載を通じて分かった。
④ 自由記載紹介
- 手続きや保険請求の簡便さ。(京都・乙訓,50 歳代,消化器内科)
- 在宅医療に対応できる看護師の存在と現在行っている発熱外来や検査の時間的調整がつけば,実施したいと考えている。(京都・乙訓,50 歳代,内科)
- 需要があれば,また訪問診療用の医療器具の購入も必要。(京都・乙訓,50 歳代,耳鼻咽喉科)
- 他の医療機関との連携で必要な時に往診することは可能と思う。(京都・乙訓,50 歳代,耳鼻咽喉科)
- 一医療機関ではなく,グループで往診できるようになれば可能と思う。(京都・乙訓,70 歳代,泌尿器科)
- 時間外,夜間対応の連携,委託等の体制ができれば。(京都・乙訓,40 歳代,心療内科)
- 近隣の在住者で需要があれば,知力,体力の可能な範囲で実施する。(京都・乙訓,60 歳代,小児科)
- 夜間対応なしなら,在宅実施を考える。(山城南,70 歳代,小児科)
- 今後訪問診療に対する診療報酬が上がり,新たに職員を雇い入れてもメリットがありそうなら実施する。(南丹,40 歳代,内科)
- 外来患者数が落ち着き(減り),時間的,体力的に余裕ができれば可能かもしれないが,加齢により体力低下し,新たに在宅診療に加わるのはかなり困難。(中丹,60 歳代,小児科)
(3) 病院
① 増減の理由や,その他5年後の見通しなど 自由記載のまとめ
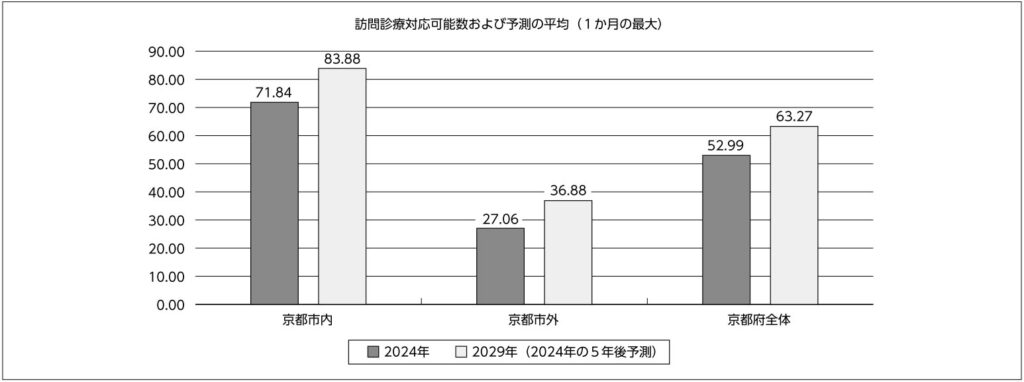 ※京都医報7/1号アンケート調査結果②より再掲
※京都医報7/1号アンケート調査結果②より再掲
将来的に患者数が増加する病院は,すでに在宅医療の提供実績があり,体制面にも一定の余裕が見られる。複数の医師が在宅医療に従事しており,診療機能の拡充に前向きである。高齢化の進行や通院困難者の増加という社会的背景に対して柔軟に対応しようとする姿勢が強く,地域との連携や医療・介護の協働体制も積極的に構築している。自由記載欄では「ニーズが高まっている」,「医師を増やす予定」,「体制を整えたい」といった前向きな意見が見られる。
一方,患者数が減少する病院では,在宅医療に従事する人材が著しく不足しているほか,病院の診療科構成(例えば精神科中心など)が在宅対応に適さない場合が多い。
地域的には人口減少が進行しており,在宅医療の主担が開業医に集中しているケースでは,病院の役割が限定的となっている。自由記載では「人手が足りない」,「高齢のため継続困難」,「施設内対応で十分」といった消極的な見解が示されている。
② 自由記載紹介
- 需要が増えるので,職員が確保できれば可能と思う。(100 ~ 199 床,在支病,医師5人,患者数:182 人→ 300 人)
- 医師,看護師をはじめ人員が確保できればニーズは高いのでもっと増やせると思う。(200 ~ 499 床,在宅療養あんしん病院,医師1人,患者数:90 人→ 120 人)
- 地域密着型自治体病院として,増加する需要に応えたいが,大学からの派遣医に頼る医療提供体制を続ける限り,在宅診療医師の定着が困難。また,病院機能として急性期機能との両立を続けなければ経営は成り立たず,在宅医療とのバランスが難しい。(100 ~ 199 床,地域包括ケア病棟,医師2人,患者数:8人→ 32 人)
- 自院の体力的に余裕がある。在宅医の増加を考えている。(100 ~ 199 床,在支病,医師,1人,患者数:15 人→ 25 人)
- 高齢化にともなう訪問診療のニーズが高まる。(100 ~ 199 床,在支病,医師,9人,患者数:13 人→ 15 人)
- 訪問リハビリしかできていない状況。医療圏での人口減少のため減ると思われる。(200 ~ 499 床,在宅療養あんしん病院,医師1人,患者数:34 人→ 32 人)